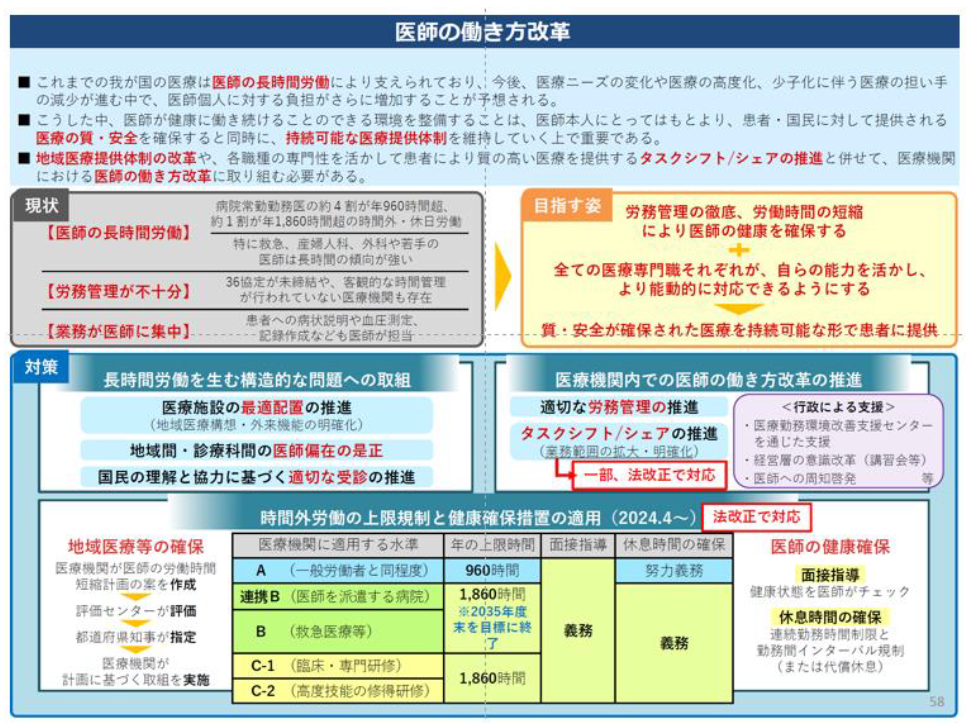
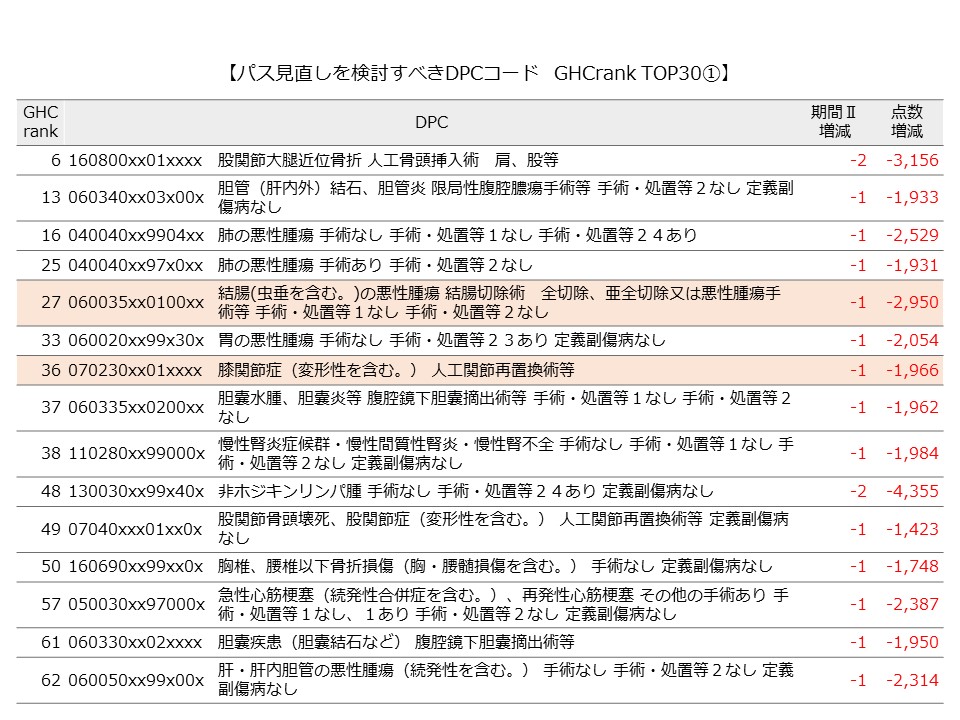
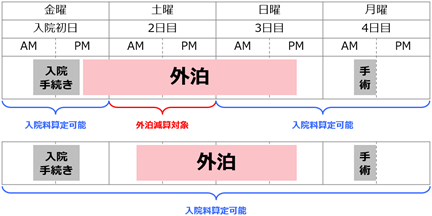
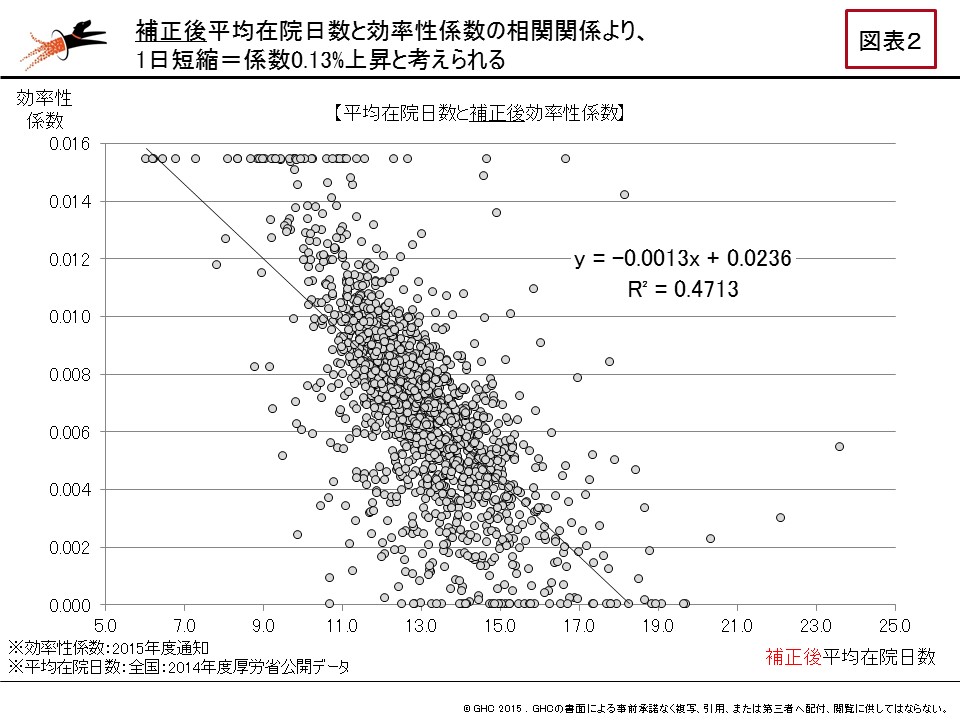
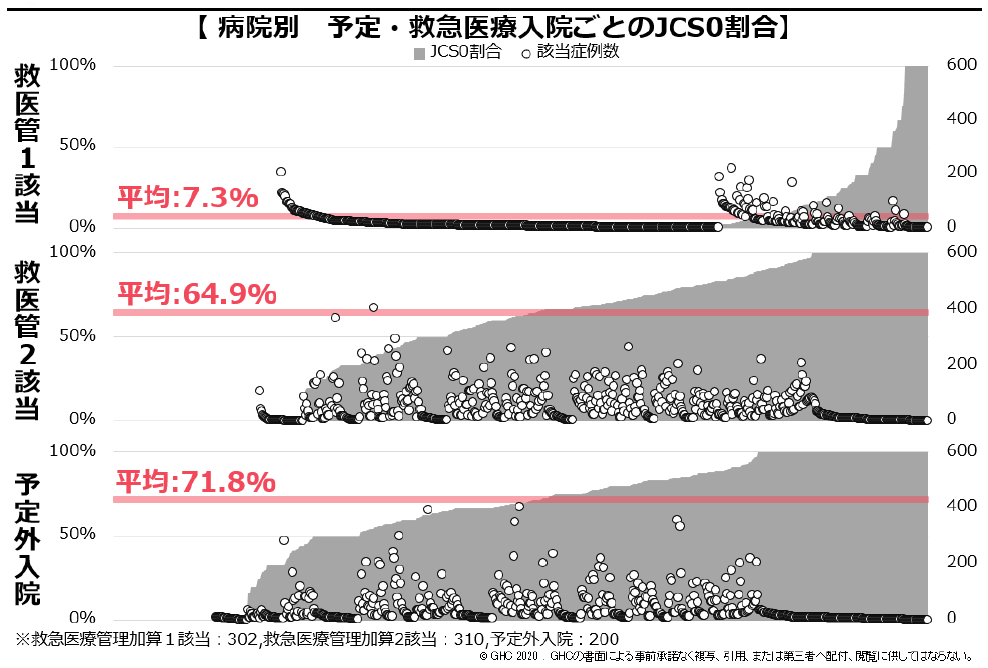
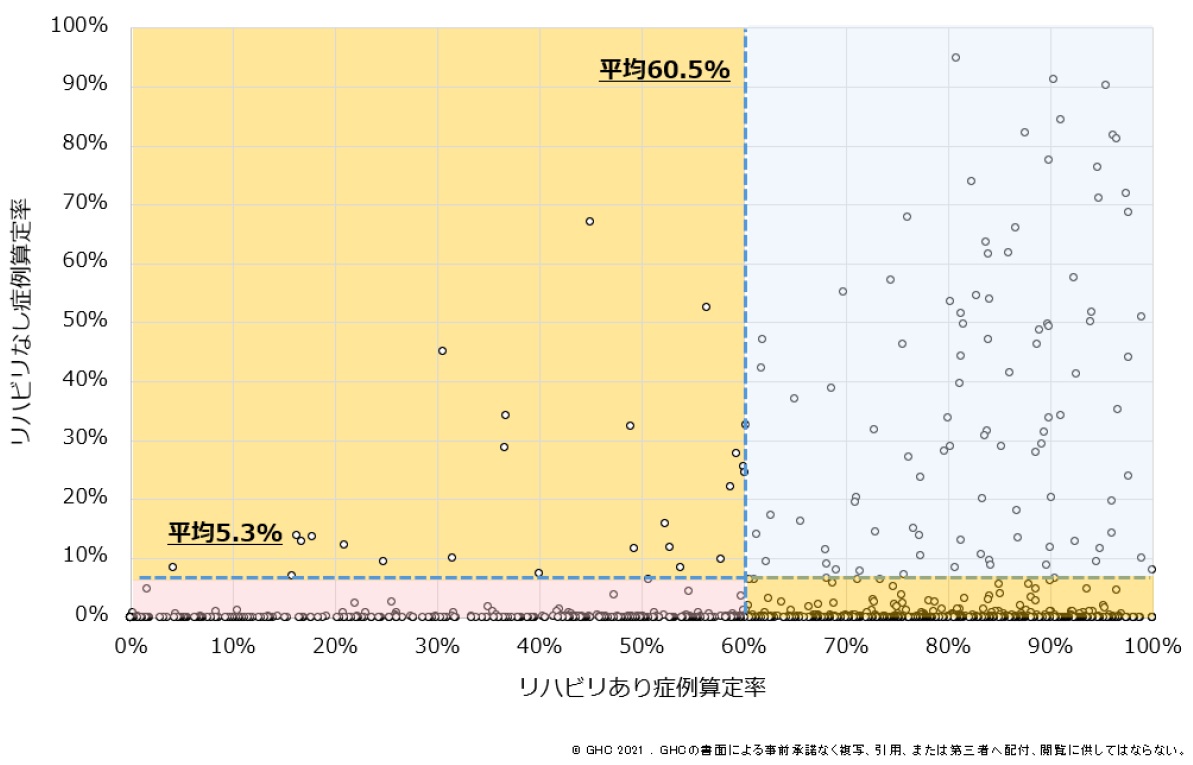
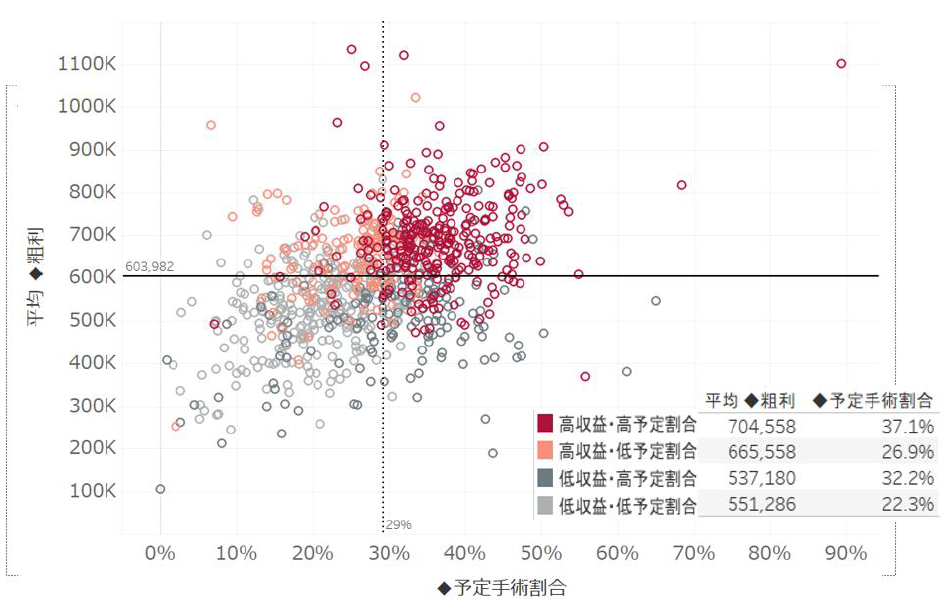
ここ数年、DPC病院にとって、係数をいかに高めていくかは最重要課題の一つである。係数は、DPC病院の経営を大きく左右する包括評価部分の収益を決める重要因子だからだ。特に、「収入補填の梯子」である「調整係数」から置換される「機能評価係数Ⅱ」の向上には、梯子が2018年度に取り除かれる直前の今、すぐにでも取り組まなければならない。最終年度の係数評価スタートまで残された時間は、半年を切った。
本稿では、係数の中でも最重要である機能評価係数Ⅱにフォーカスを合せつつ、2016年度診療報酬改定による影響、ポイントについて論じていく。
係数は入院収益の約半分に影響
2016年度診療報酬改定の概要がいよいよ明らかになっていく中で、2016年2月19日(金)には各病院に対してDPC病院群・係数に関する通知が届き、3月18日(金)には各病院の暫定調整係数・機能評価係数Ⅱの合計値が告示された。
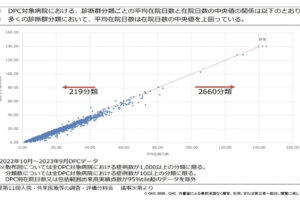
係数は、病院の急性期らしさに対する取り組みが毎年評価され、結果として収入に跳ね返る仕組みを持っている。最重要である「機能評価係数Ⅱ」について詳しく論じる前にまず、DPC病院における係数を全般的に触れておく(図表1)。
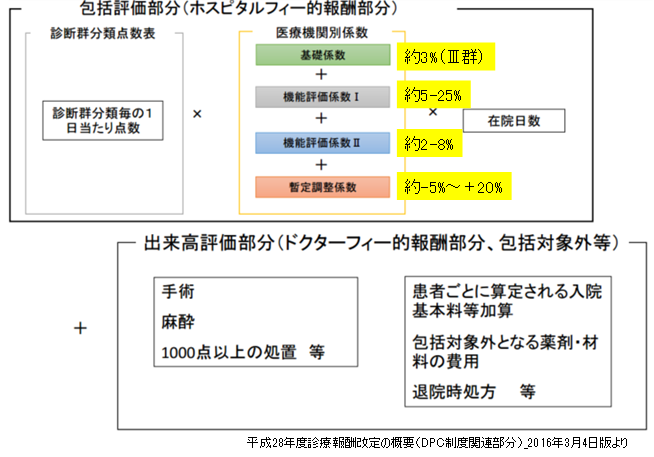
(図表1)DPC制度における診療報酬の算定方法
DPC/PDPSにおける診療報酬の算定は、「包括評価部分(ホスピタルフィー的報酬部分)」と「出来高評価部分(ドクターフィー的報酬部分、包括対象外等)」の和によって構成されている(病院によって差はあるが、その構成比は概ね1対1である)。
さらに、「包括評価部分」を因数分解すると、
「『診断群分類毎の日当点』×『(医療機関別)係数』×『在院日数』」
といった構成になる。
つまり、係数は入院収益の約半分を占める包括評価部分の収益を決める重要な因子であり、いかに係数を獲得するかが病院経営を大きく左右する(医療機関別係数は、病院によって約10%~40%とバラツキがある)。
さらに、係数は(1)基礎係数(2)機能評価係数Ⅰ(3)機能評価係数Ⅱ(4)暫定調整係数―の4つに分かれ、現在は7対1入院基本料や、総合入院体制加算といった病院全体の体制、人員配置に対する評価の積み上げである「機能評価係数Ⅰ」の評価が最も大きい。しかし、2016年度、次期2018年度診療報酬改定では、「機能評価係数Ⅱ」に特に注目していくべきである。
機能評価係数Ⅱは2010年度に設定されてから、その定義や役割をマイナーチェンジさせながら、「急性期らしさを測る指標」として2016年度では全8項目で構成される係数である(図表2)。2015年度は病院によって2~8%の係数と機能評価係数Ⅰと比較すると決して高くない係数が付与されているが、何故最重要なのだろうか。
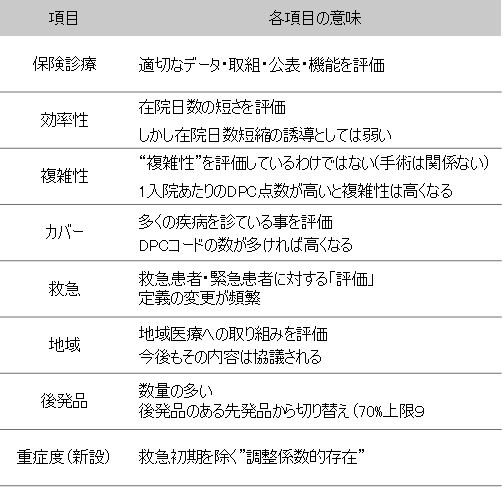
(図表2)機能評価係数Ⅱの項目、2016年に『重症度係数』が新設
要点(1)対前年上昇率、「既定路線」にご注意
2月の係数通知で「うちの病院の機能評価係数Ⅱは0.5ポイントも上がった!」とぬか喜びしている病院はないだろうか。実は、機能評価係数Ⅱが2016年度の診療報酬改定で、アップするのは「既定路線」である。
DPC/PDPS創設時に導入した「調整係数」を「基礎係数」及び「機能評価係数Ⅱ」に置き換えていくという流れは、2012年度の診療報酬改定から段階的に進んでいる(図表3)。今回は3回目の置換であり、全体の75%が置換え完了となり、残りの25%が「暫定調整係数」として設定されている。
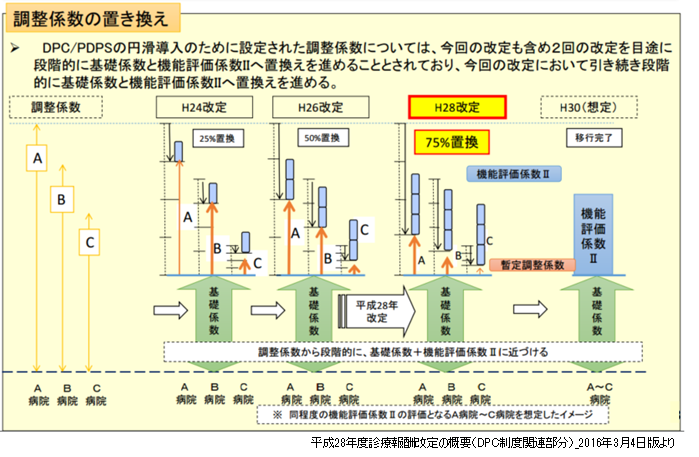
(図表3)調整係数の置換について
つまり、調整係数が50%から75%に置き換わるため、機能評価係数Ⅱに対する財源の割り振られ方は2015年度と比較して1.5倍になる計算である。そのため、自病院の機能評価係数Ⅱが0.5%アップしたとしても、それは既定路線であり全国のアップ率と比較しながら客観的な視点で評価することが必要である。それでは、具体的に機能評価係数Ⅱは2016年度診療報酬改定でどの様に変化したのだろうか。
カバー率係数」と「重症度係数」が大きく影響
図表4は、2015年度と2016年度の機能評価係数Ⅱの合計と各項目の全国平均値を表わしている。先に係数は1.5倍評価となると記載していたが、あくまで財源の割り振られ方の問題であり、実数値にすると1.2倍のアップが全国平均であることが分かる。
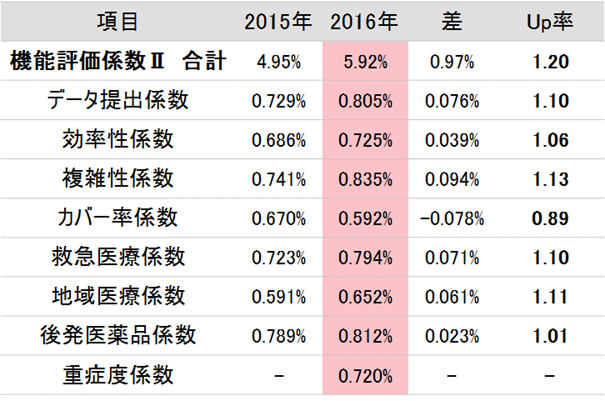
(図表4)2015年度から2016年度の係数変化(DPCⅢ群の場合)
項目別にみると、後発医薬品係数が据え置き、カバー率係数が対前年でダウンになっている。カバー率係数は専門病院・専門診療機能に一定の配慮を残すために指数の下限値を引き上げたため、最低値が向上、結果的に平均が押し下げられた格好だ。
まず、後発医薬品係数は約900病院が後発品への切り替え上限である70%を達成した。財源抑制には寄与したが、係数的には多くの病院に上限値が割り振られたため、最大値がならされて減少(1.274%→1.058%)し、平均はほとんど変動しなかったものと考えられる。
続いて、図表5は病院別の2016年度の係数と15年度からのアップ率を表示している。全国平均アップ率は1.22だが、病院によっては最大1.8倍、最少で0.88倍と大きなばらつきがある。
また、図6は病院ダッシュボード等を経由して弊社に係数通知を提出していただいた103病院のデータを用いて各係数の増減と合計係数の増減の相関関係を見ている。結果として、「カバー率係数」と新設された「重症度係数」の獲得が今回の機能評価係数Ⅱの増減に大きく影響している。
カバー率係数は「月1症例以上のDPCコードの数」で評価されるが、今回の計算では、CCPマトリックスに該当する傷病名(脳血管疾患、肺炎、糖尿病)が計算対象となっている点が大きく影響している。該当傷病において増加した支払い分類、幅広い病態を一定数見ていることが評価につながっている。
重症度係数は、「(包括範囲出来高点数)/(診断群分類点数表に基づく包括点数※但し、救急入院2日までの包括範囲出来高点数を除く)」によって求められる。つまり、医療資源投入が多い病院で当該係数が高くなる「調整係数的な要素が色濃く残る係数」である。当該係数は出来高の実績を評価するという点で非常に疑問が残る係数だと感じている。診療密度と同様、医療資源を増やす、先発医薬品を使うことで、当該係数の意図的な向上が可能であるが、それは本質な取り組みではない。
一方で、当該係数が低い病院は、包括範囲の診療行為がコンパクトであるという点が考察できるが、同時に、EFデータに請求データを漏れなく載せているかは確認しておいた方が良い。機能評価係数Ⅱの内訳は4月末~5月に公表されるが、当該ランキングでは重症度係数等の影響を除いた形での比較が本質的だろう。
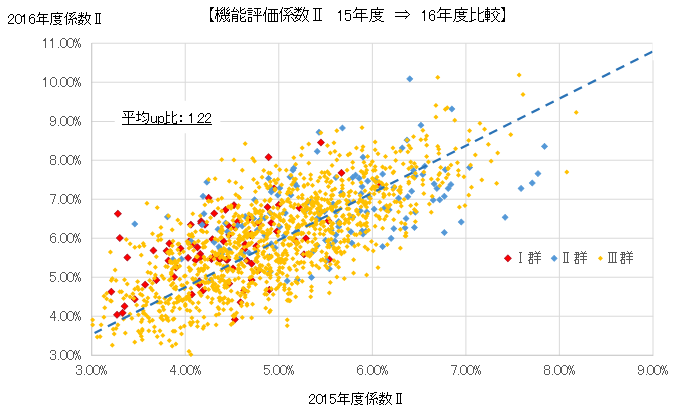
(図表5)2015年⇒2016年度 病院別 機能評価係数Ⅱ変化
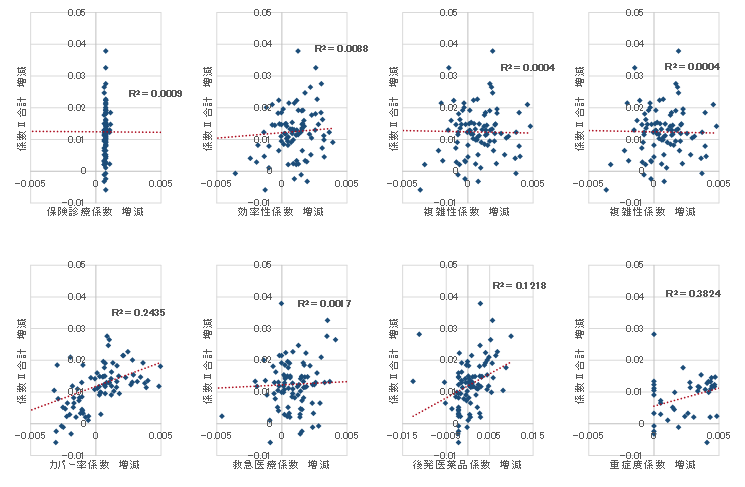
(図表6)各係数と機能評価係数Ⅱの関係
要点(2)各病院との立ち位置は、偏差値で可視化
2015年度からのアップ率とともに、2016年度に獲得できる係数が、他病院と比較してどの様な立ち位置にあるかも把握すべきである。毎年4月~5月頃にはDPC全病院の係数内訳が明らかになるため、全国順位が分かる。また、各係数を偏差値化して把握することで、各係数を同一尺度で評価できる(図表7)。偏差値化は下記の式で算出できるため、是非、自院の各係数の偏差値を明らかにしていただきたい。
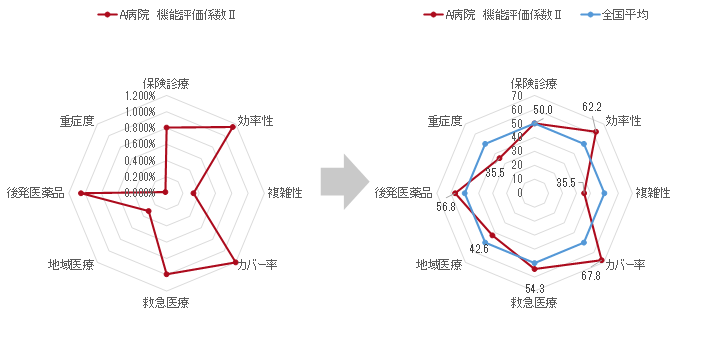
(図表7)機能評価係数Ⅱ 各項目分布(偏差値化)
2018年度に向けて、新年度から係数向上を見据えよう
調整係数からの置換が2018年度に完了するため、機能評価係数Ⅱは2年後にもアップが見込まれる。また、各年度の係数は前々年の10月~前年の9月までが評価期間である点にも注意が必要である。2017年度の係数は2015年10月~2016年9月まで、2018年度の係数は2016年10月~2017年9月までの取り組みが評価される。つまり、既に2017年度の評価はスタートしているため、遅くとも2016年10月までには各係数についての戦術を整備しておく必要があるだろう。
各係数については意図的に向上を見込めるものと、見込めないものが存在しているため、ポイントを絞りながら1年間取り組んでいく中期戦略を是非打ち出すべきである。各係数のポイントと向上のためのソリューションについては、弊社コンサルティングメニューでも展開しているため、ご興味があればご連絡いただきたい。