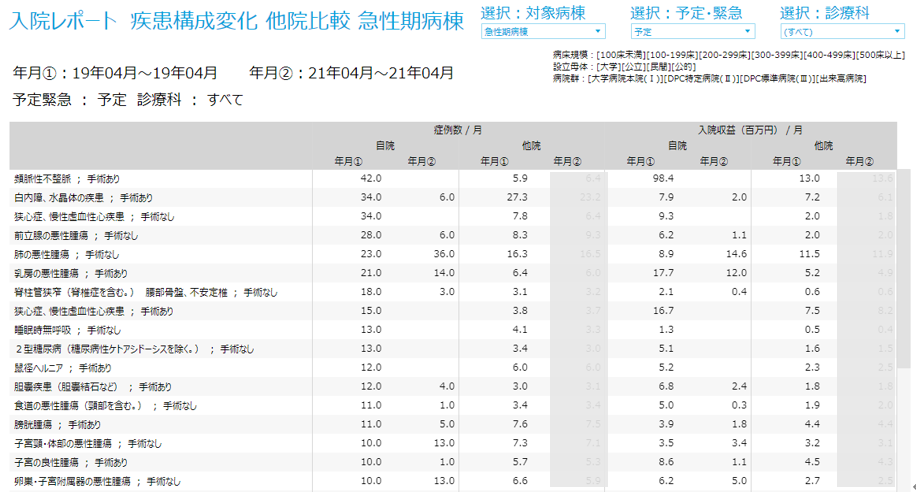
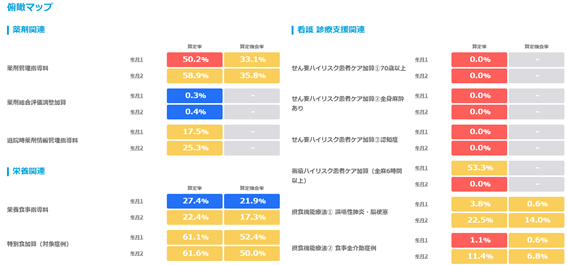
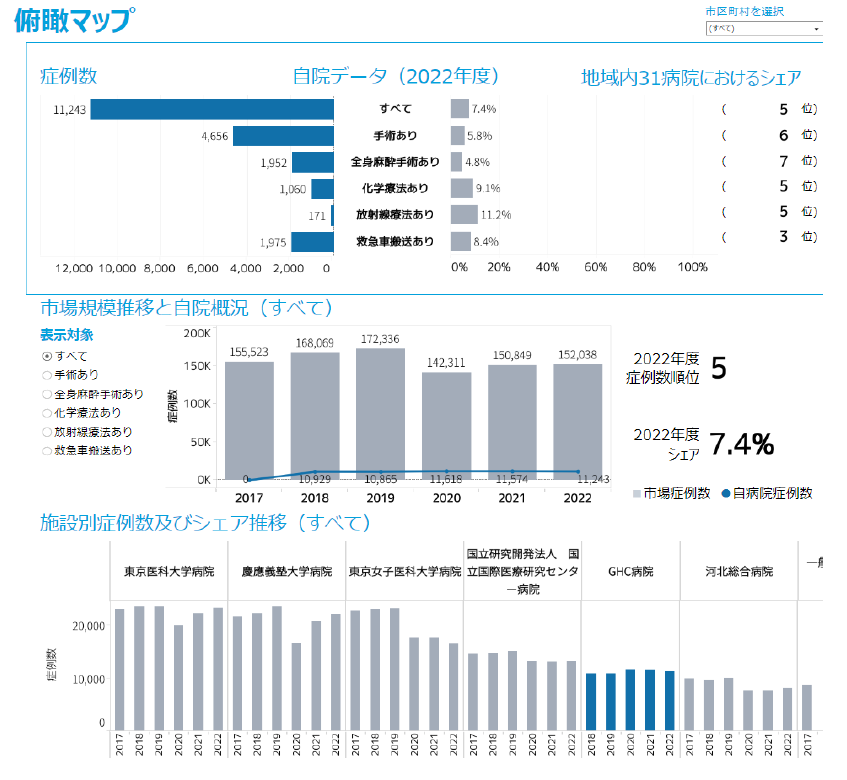
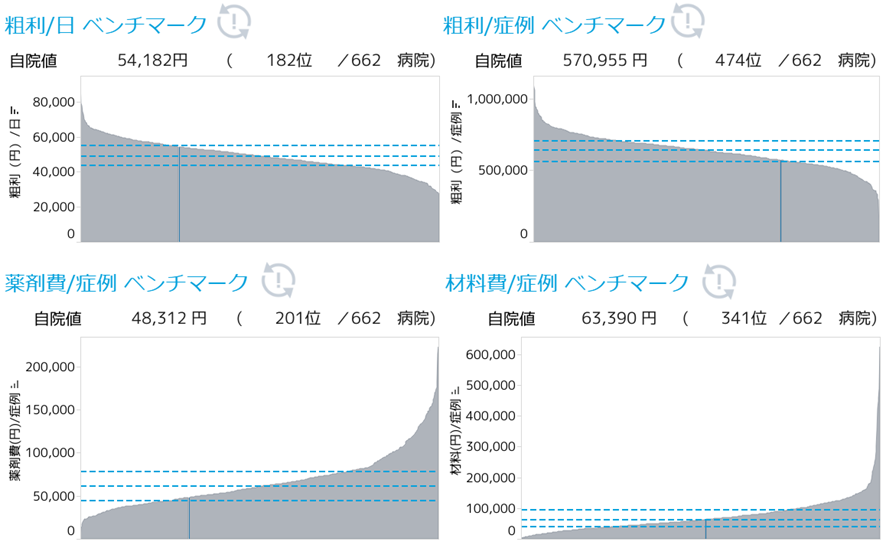
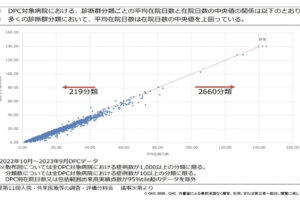
「重症度、医療・看護必要度」(看護必要度)のデータ精度向上が、急性期病院の経営における重要論点であると繰り返し述べてきた(『急性期病院の経営を強力にサポート、新機能「看護必要度分析」 でデータ精度向上し、実効性のある病床戦略を』を参照)。もう一つ、2016年度診療報酬改定における看護必要度には重要な論点がある。重症患者割合の新基準値25%を満たす在院日数マネジメントだ。本稿では、データ精度向上の次のステップとなる在院日数マネジメントについて、新制度下の実データを用いて、改善に向けたデータの「見える化」からクリティカル・パスの見直しまでの具体的な手順を見ていこう。
重症度向上の計算式、分子を大きく分母を小さく
メディ・ウオッチ・ジャーナルでは、大幅な見直しが行われた看護必要度のデータ精度向上の具体策についてすべに述べている(前出の2016年3月号の記事を参照)。データ精度に問題があれば、看護必要度を軸にした在院日数マネジメントのスタートラインにすら立てない。本稿では、データ精度の問題はクリアしたことを前提に、重症患者割合25%の新基準を満たす在院日数マネジメントに向けた具体策を見ていく。まず、改めて重症患者割合を数学的に整理してみよう(図表1)。
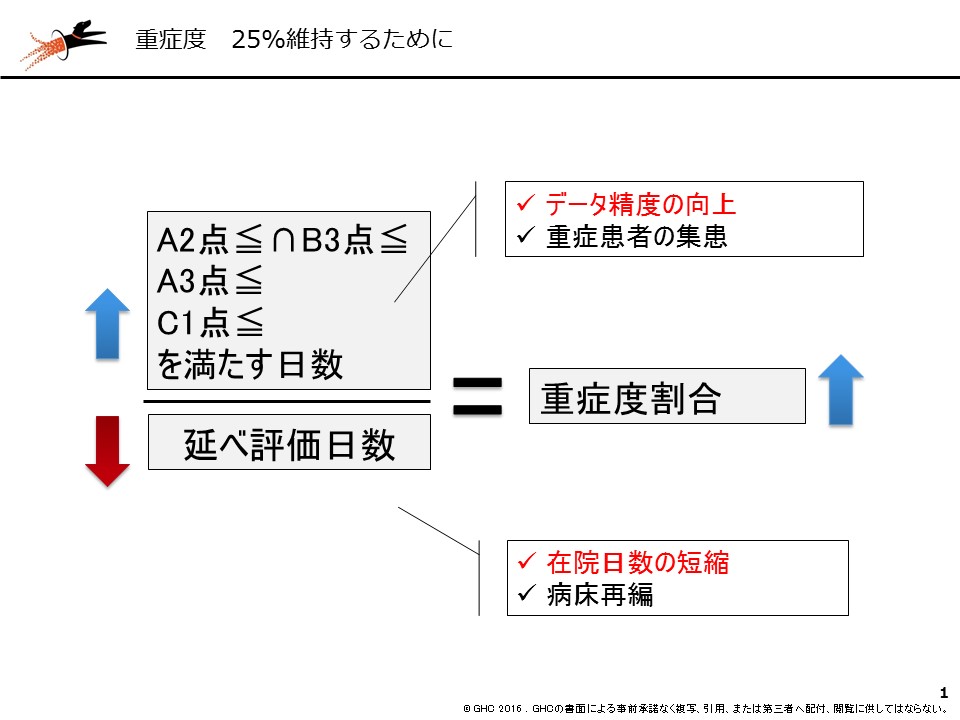
図表1:重症度割合の計算式と重症度割合を向上させるための手法
図表1は重症患者割合の計算式だ。重症患者割合は、延べ評価日数を分母に、基準を満たす日数を分子にすることで決まる。つまり、重症患者割合は、分子を大きくするか、分母を小さくするかの2つのアプローチに整理することができる。
まず、分子を大きくする手法には、「重症患者の集患」と「データ精度の向上」の2つがある。重症患者の集患は看護必要度以外のさまざまな要因が絡むため本稿での説明は省くが、データ精度の向上は3月号で述べた通りである。つまり、看護必要度データとレセプト請求データを突合させることにより、診療科別、病棟別、項目別、疾患別で過小あるいは過剰に評価している看護必要度データの存在を「見える化」するのだ。
分母を小さくする手法には、「病床再編」と「在院日数の短縮」がある。病床再編は、地域包括ケア病棟の新設などで、そもそもの対象となる急性期病床を絞り込む手法。在院日数の短縮はさまざまな論点があるが、今回は評価日数の短縮に焦点を当てて解説する。
入院早期の退院調整支援と地域連携パスの見直しを
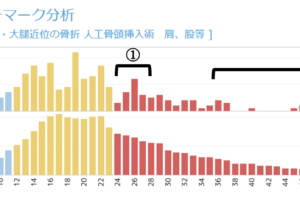
図表2は、ある病院の「脳梗塞手術なし症例」の入院日数別必要度推移である。
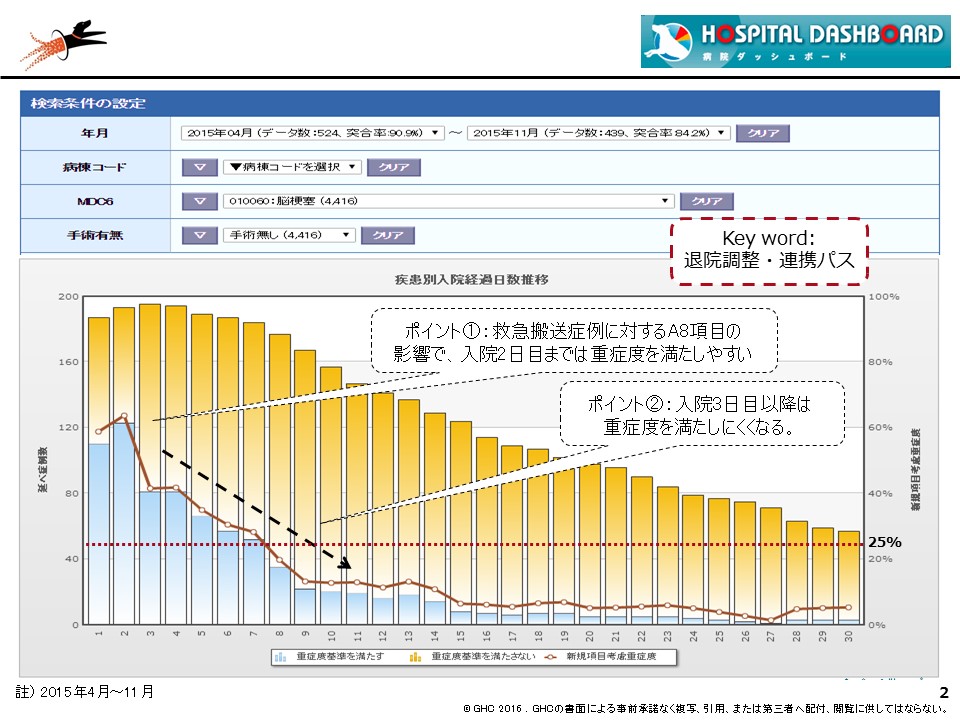
図表2:「脳梗塞手術なし症例」の入院日数別必要度推移
このデータは、「病院ダッシュボード」の新機能「看護必要度分析」を用いて表示されている。また、新制度の影響をシミュレーションするため、期間限定機能の「新制度シミュレーション」も用いた。横軸に入院日数、棒グラフが各日数における延べ症例数(左軸)であり、重症度を満たす症例は青色、満たさない症例は黄色で示される。折れ線グラフは、日数ごとの看護必要度重症度割合(右軸)だ。
ポイントは2つある。いずれも16年度診療報酬で新設された救急搬送症例に対するA8項目の影響だ。本疾患は入院2日目までは重症度を満たしやすい。ところが、入院3日目で一気に重症度が下がり、入院8日目以降は重症度を満たしにくくなることが分かる。
これまでの脳梗塞の在院日数マネジメントは、全国の平均在院日数(14年度のエダラボン投症例の入院期間II)である17日前後が転院(退院)の目安となっていた。しかし、図表2の折れ線グラフを見ると一目瞭然で、新制度下における看護必要度を中心に考えると、8日以降の入院は対象となりにくくなる。速やかに新制度下での在院日数マネジメントを見直す必要がある。カギになるのは、これまで以上に入院早期からの退院調整支援と地域連携パスの見直しなどになるだろう。
早急に「パスの在院日数設定」の検証を
予定入院・手術症例はどうだろうか。図表3は、「結腸の悪性腫瘍手術症例」の入院日数別必要度推移だ。
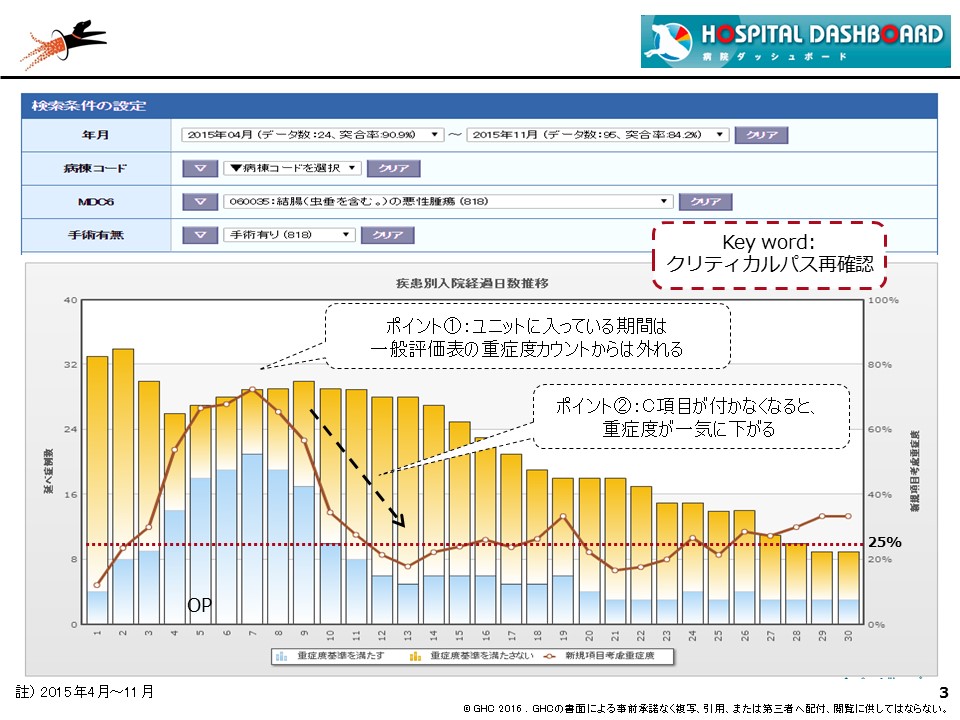
図表3:「結腸の悪性腫瘍手術症例」の入院日数別必要度推移
ここでもポイントは2つある。図表3は5日目に手術しているが、手術後にICUなど特定入院料算定病床に入っている期間は一般病棟の重症度カウントからは外れるので、延べ症例数は少なくなる。もう一つのポイントは、新制度で加わった看護必要度の新評価項目「C項目」(開腹は5日間、腹腔鏡下は3日間)に該当しなくなると、重症度が一気に下がるという点だ。
従来、パス作成は主に医療の標準化と効率化を狙って推進されてきた。今後はこれに加えて、看護必要度基準維持のためにも、パス作成の重要性が増すと言えよう。例えば、腹腔鏡下手術疾患はC項目評価が3日間であるため、12日前後の在院日数が論点となる。現在運用されているパスの在院日数設定検証は早急に実施しよう(図表4)。

図表4:新制度下でのパス検証は急務
論点をしっかりと整理すれば、「看護必要度ショック」を乗り越えることができる。データ精度向上と在院日数マネジメントのいずれの論点でも重要なことは、何よりもまずは現状の可視化であり、それが改善に向けた第一歩となる。現状が分からなければ、次の一手を打つことはできない。このまま急性期で行くべきか、別の方向性を探るべきか――。なかなか決断ができない病院があれば是非、まずは病院ダッシュボードの「看護必要度分析」を用いて、自病院の現状を可視化することをお勧めする。