働き方改革の必要性が叫ばれる中、専門職として活動の場が拡大している薬剤師の生産性向上は病院にとって重要な課題の一つです。
生産性向上を何で測るか? を厳密に定義することは難しく、予定入院症例の持参薬確認や休薬指導、病棟での医師、看護師へのアドバイスでも多大な貢献をしています。GHCは生産性の分析にあたり、患者に直接薬の説明を行う服薬指導(薬剤管理指導料)に焦点を当てています。服薬コンプライアンスの向上は適正な治療、病状悪化、再入院を防ぐためには最重要であり、方法としては直接患者の理解度を測ること、服薬している薬の種類を調整することなど服薬指導が医療の質向上にも重要となります。
生産性分析を行うには、部門としての収益だけでなく、1人あたりの視点を入れるため、病院には人員配置データを提出頂いています。
チーム医療plus > 生産性分析 > 薬剤師
の順で確認すると、3つの指標が表になっており、さらにグラフで立ち位置を知ることができます。
ステップ1:病床あたりの薬剤師数を把握
各病院には患者特性がありますので一概には言えませんが、100床あたりの薬剤師配置の傾向を見ると、自院の薬剤師数が多いかどうか判断することができます。病床数に対して必要な薬剤師数は明確な定義がありませんが、他病院より極端に少ない場合には人員補充を行わなくてはなりません。

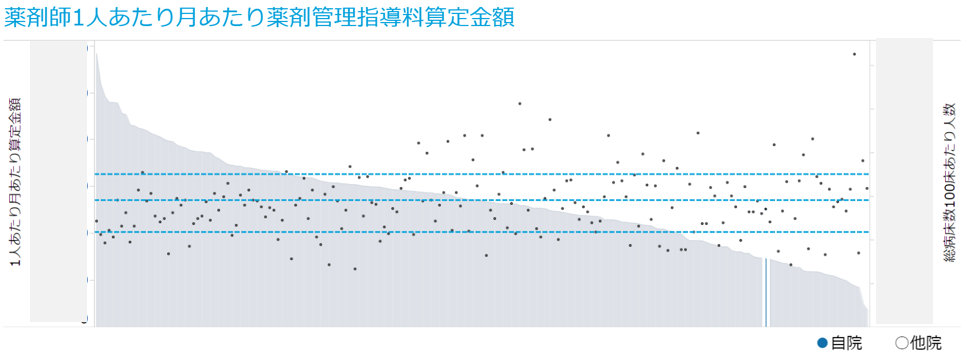
ステップ2:薬剤師1人あたり薬剤管理指導料算定金額を比較
人員配置だけでは薬剤師を増やせば良い、減らせばよいということしか考えられず、生産性の視点に欠けてしまいます。そこで、100床あたり薬剤師配置と薬剤師1人あたり薬剤管理指導料金額の関係を確認してみましょう。
1人あたりの薬剤管理指導料算定金額が大きく、他病院と比較して人員配置が少ない場合には、チーム医療プラスで薬剤管理指導料算定率を見てみます。そこで算定率が上位25%に入っていない場合には、薬剤師の採用を進めて算定金額合計及び算定率を伸ばすことを考えていく必要があります。
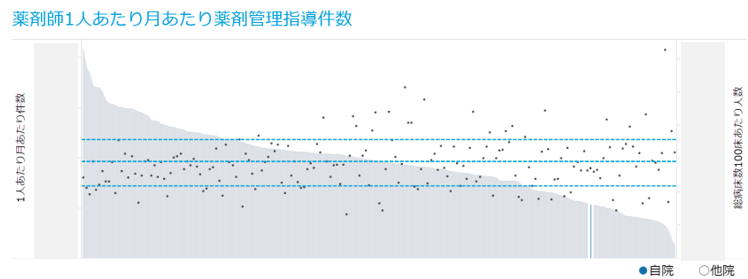
薬剤師にとって、算定金額と言われてもぱっとわからないことも考えられます。行動を起こすためには、具体的な数字に落とし込むことが大切であり、金額よりも服薬指導の件数、月あたりの件数よりも1日あたりの目標に落とし込んだ方が、日々の業務を見直す行動に繋がりやすいです。
チーム医療plusの生産性分析は、単に総論的な立ち位置を知るだけでなく、具体的に何を目標とすべきか? 個人単位で見てどうか?という各論まで落とし込むことができます。
ステップ3:薬剤師の業務を因数分解
ここまでのデータ分析結果を参考に、薬剤師と業務内容と効率化について議論する場を持ちましょう。
薬剤師の業務は、下記のように多岐にわたります。
・持参薬調査
・配薬カートのセット
・サテライト 一般混注業務
・化学療法監査
・AST(抗菌薬適正使用支援チーム)
・入退院センター支援
・DI(Drug Information:医師、看護師などへの問い合わせ対応)
・治験センター
・その他病棟業務(患者の状況把握、カンファレンスへの参加、ハイリスク薬の投与量チェック、水分量確認、混注業務、備品管理など)
・各種委員会、会議、チーム医療など
これらの業務が自院では多すぎるのではないか、服薬指導を妨げていないかということを考えることができるデータは限られています。最終的に薬剤部は何を目指すべきなのか? ということを議論し、他病院と比較ができる情報は限られています。薬剤部の頑張りを可視化するツールの一つとして病院ダッシュボードχをご活用下さい。