病院経営の改善を推進する際、絶対に忘れてはならないのは「医療・看護の質」をいかに担保するかだ。質をしっかりと担保しつつ、経営も効率化できる医療にこそ、価値がある。
医療の質に関する議論は古今東西行われており、1980年にアメリカのアベティス・ドナベディアンによって整理されたものが有名である。
ドナベディアンは、医療の質は「構造(structure)」「過程(process)」「結果(outcome)」の3つの側面から評価できるとした。「構造」はモノや人の配置などの物的あるいは人的資源、「過程」は医療従事者の態度や行動、「結果」は治療や看護の結果としての患者の健康状態やクオリティオブライフ(生存生活人生の質)の側面である。日本においても、2010年に厚生労働省が医療の質の評価・公表等推進事業を始め、日本病院会、国立病院機構、日本赤十字社、その他個々の病院においてもさまざまな質評価の取り組みが行われている。
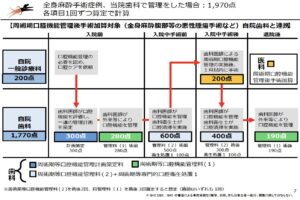
更に、診療報酬制度においても医療の質が高いと考えられる診療行為やチーム医療を評価し、政策誘導で質を高めようとしている。例えば、2016年度診療報酬改定で新設された認知症ケア加算では、「身体的拘束を実施した日」は、1日につき所定点数の100分の60しか算定を認めないとするペナルティがついた。

2018年の診療報酬改定では、「夜間看護加算」や「急性期看護補助体制加算」の要件として、「日頃より身体的拘束を必要としない状態となるよう環境を整えること」が明記され、身体的拘束を実施するかどうかは、職員個々の判断ではなく、その患者にかかわる医師、看護師など複数の職員で検討が必要になった。
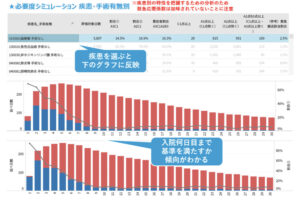
<分析条件>
図表1~2:2018年9月~2019年8月退院症例、888病院
対象症例:65歳以上かつ認知高齢者の日常生活自立度判定基準3以上
※認知症ケア加算算定率=認知症ケア加算算定症例数/65歳以上かつ認知高齢者の日常生活自立度判定基準3以上の症例数
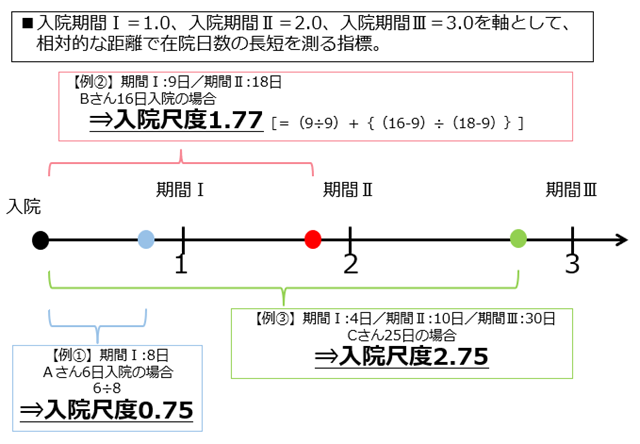
※14日以内の算定割合=14日以内の期間における認知症ケア加算算定日数/14日以内の延在院日数(14日以上の症例は14日換算)
※減算割合=身体拘束減算日数/14日以内の期間における認知症ケア加算算定日数
図表3~5:2018年9月~2019年8月退院症例、888病院
対象症例:手術実施症例(輸血のみの症例は除く)
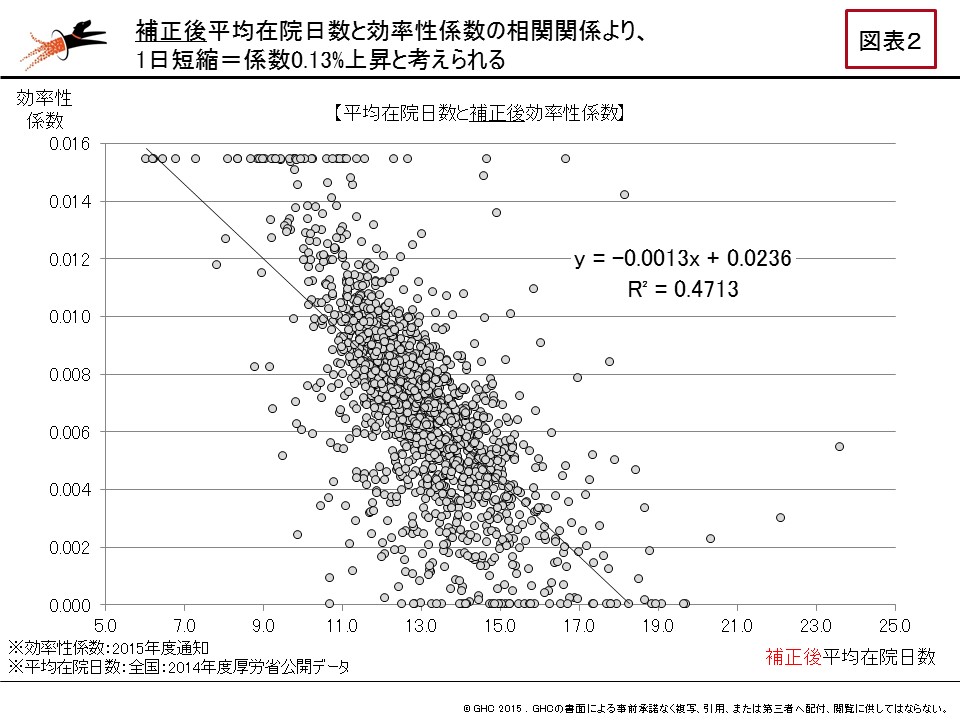
※縫合不全発生率=入院後発症病名にT813がある症例数/手術実施症例数
※術後感染症発生率=入院後発症病名にT814がある症例数/手術実施症例数
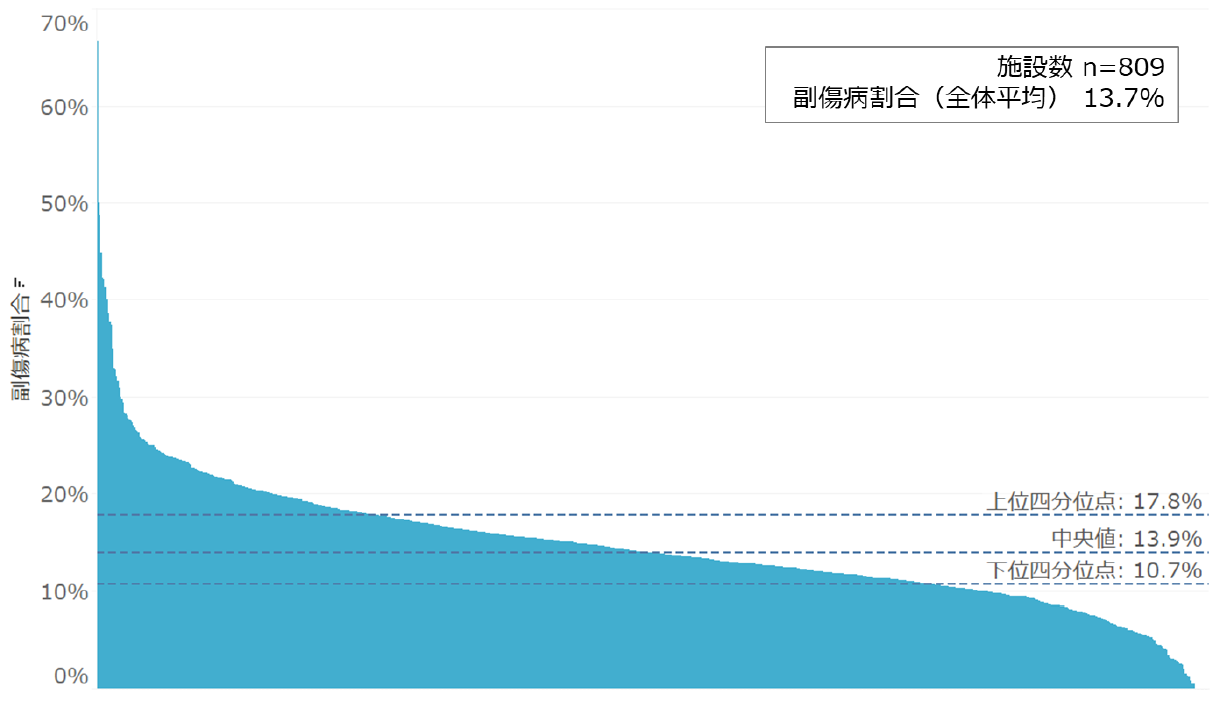
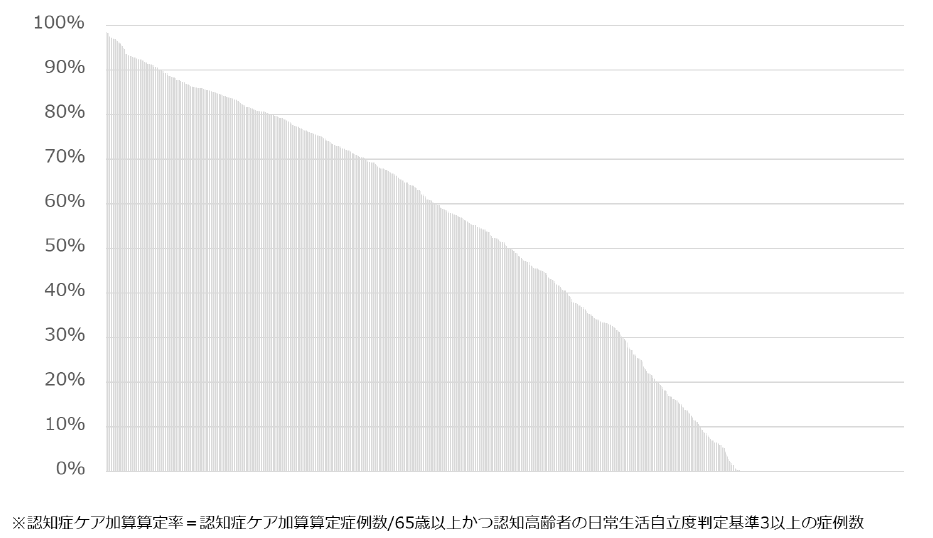
認知症ケア加算算定率は79.5%
認知症ケア加算の算定率は888病院中706病院の79.5%である。「夜間看護加算」や「急性期看護補助体制加算」の要件に身体拘束に関する取り組みが義務付けられたとはいえ、認知症ケア加算の要件を満たしていない病院の身体拘束減算の状況は可視化できない。また、本加算は特に、病院全体として取り組むことが求められているが、病院間での算定率に大きな差異があり、取り組みが特定の診療科、特定の病棟に限定されていることが推測される。
認知症ケアの環境を整えることは、身体拘束の状況を他病院と比較する客観的指標を持つことにもつながる。まずは全病院で認知症ケア加算の算定要件を満たすことが望まれる。
「LEAP JOURNAL」は、会員制サービスです。会員の方は以下からログインしてください。「病院ダッシュボードχ」および「EVE」をご利用の方は、無料で会員登録できます(以下の「新規登録」からご登録ください)。