急性期医療の取り組みを評価する「DPC機能評価係数II」の最新データ(2019年度版)が公開されました。今回は診療報酬改定がなかったため、評価期間である2017年10月~2018年9月の取り組みが、結果に直接反映されています。最新年度の数値を使った分析を行い、今後の対策を立てましょう。ポイントは3つです。
POINT2:各指数の算出式を理解したうえで、効率的な向上策を検討する
POINT3:善は急げ!1日でも早い取り組みを
POINT1:「俯瞰マップ」で自病院の現状と課題を確認する
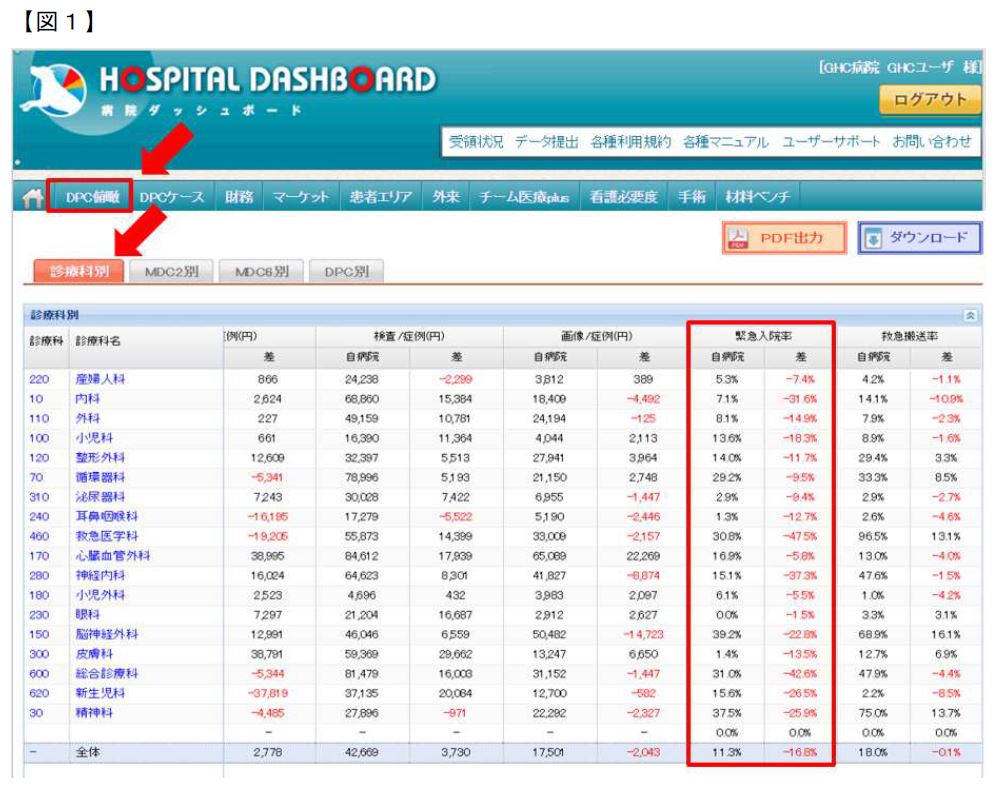
「係数分析」>「機能評価係数Ⅱ」>「俯瞰マップ」を選択します。基準病院を選択する画面では、デフォルトで自病院が選択されています。そのまま「この条件で検索」をクリックします。病院名を変更することで、同じ医療圏内の競合病院や目標とする病院など、全DPC対象病院の分析をすることも可能です。
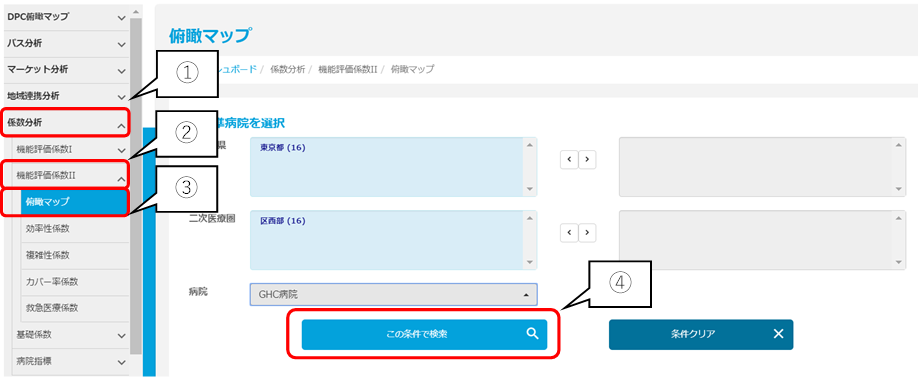
次に、比較条件の設定を行います。年度は「2019年度」、医療機関群は「自病院が所属する群」、地域は「全国」を選択します。
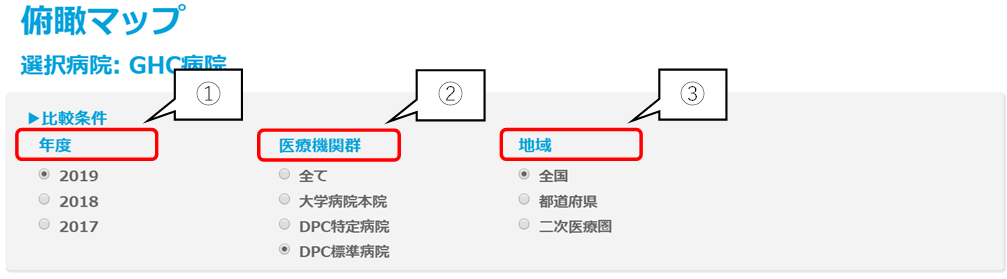
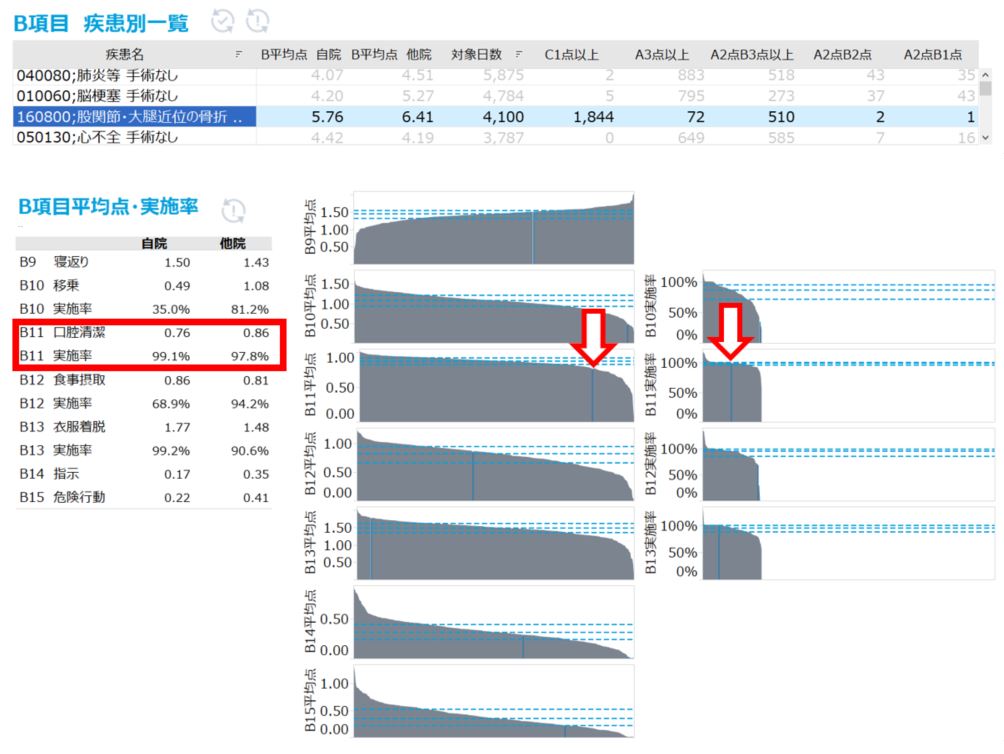
機能評価係数IIの各係数の値は、相対評価で決まるため、自病院が前年度よりも多くの対策をして頑張っていても、他病院がもっと頑張れば、値は下がります。そのため、自病院の経年比較だけではなく、他病院との比較分析を通して、自病院の強みと課題を把握することが重要です。
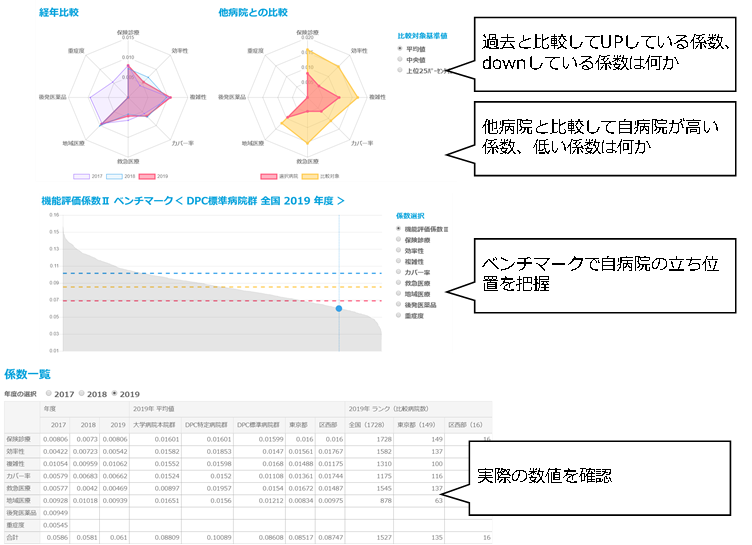
POINT2:各指数の算出式を理解したうえで、効率的な向上策を検討する
「病院ダッシュボードχ」では、各係数の値を決定する評価指標(指数)の算出式をもとに、最も効率的な向上策をすぐに検討できるようになっています。各係数分析の活用方法を紹介しましょう。
【1】効率性係数
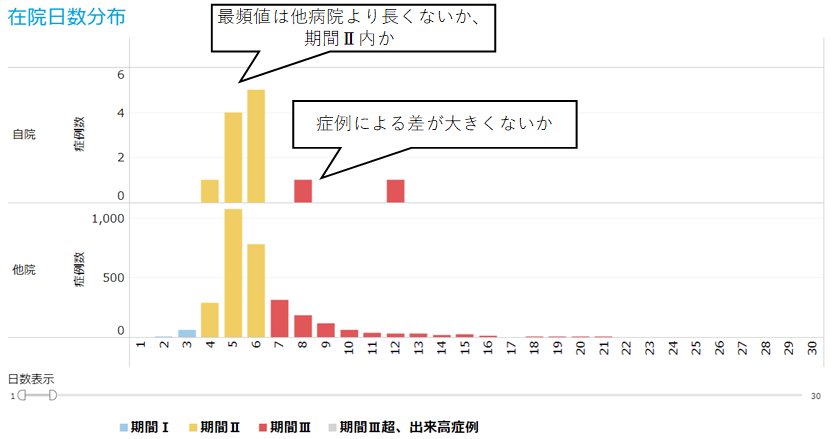
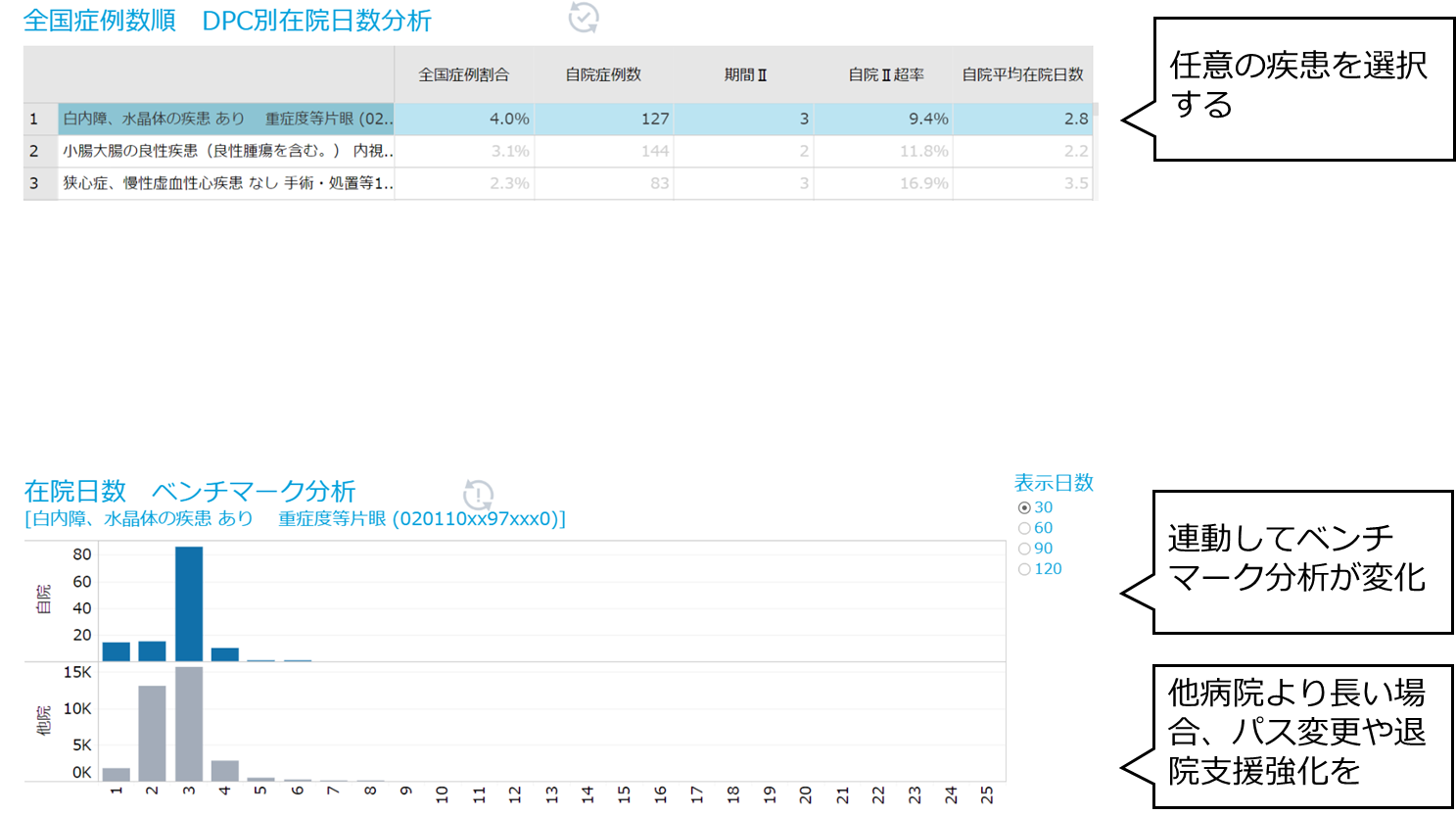
効率性係数は、在院日数短縮の努力を評価する係数です。全症例に対して、一律に在院日数を短縮するのではなく、「全国的に症例数の多い疾患の在院日数を優先的に短縮する」ことで、病床稼働率への影響を最小限にしながら係数向上を図ることが可能です。「全国症例数順 DPC別在院日数分析」で上位に表示されている疾患が、自病院で優先的に在院日数をマネジメントすべき疾患です。在院日数分布から適正な在院日数を判断し、パスや病床管理に活用しましょう。
【2】複雑性係数
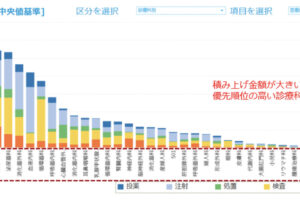
複雑性係数は、全国的に包括範囲出来高点数が高い疾患割合が高まると上昇します。そのため、疾患構成の変更や集患が根本的な対策になります。ただ、DPCの定義副傷病を確実にコーディングに反映させ、「定義副傷病名あり」の症例数を増やすことも有効です。
分析結果をもとに、自病院の「副傷病あり症例割合」が低い疾患がある場合は、その疾患の定義副傷病を確認し、医師・医事課・診療情報管理士を中心に、コーディングへの反映漏れがないかを確認し、対策を検討しましょう。

【3】カバー率係数
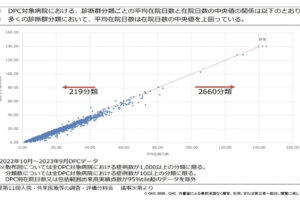
カバー率係数は、月1症例以上あるDPCコード数が多いほど上昇します。特に、わずかに月1症例に満たなかったDPCについて、集患やコーディングによって症例数の増加を図ることが有効な対策です。

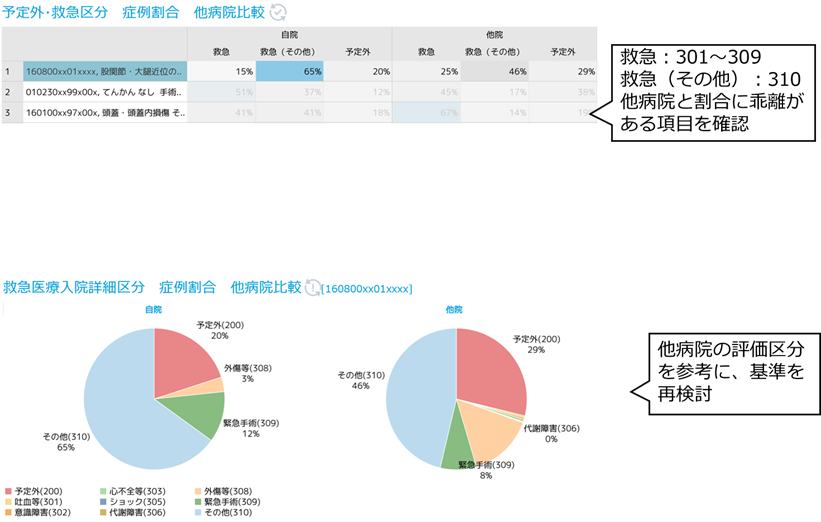
【4】救急医療係数
救急医療係数向上に有効な対策は、「予定・救急医療入院」を適正に評価し、救急医療管理加算を確実に算定することです。特に救急医療管理加算1に相当する「予定・救急医療入院区分:301~309」の症例割合を増やすことが、救急医療係数向上にも直結します。「病院ダッシュボードχ」で疾患別に他病院と評価状況を比較し、算定基準の見直しに活用しましょう。
POINT3:善は急げ!1日でも早い取り組みを
最後に、機能評価係数IIは評価期間1年間の実績をもとに決定されるため、出来る限り早い対策を行いましょう。2020年度の評価期間は2019年度9月末で終了し、10月からは早くも2021年度の評価期間が始まります。「病院ダッシュボードχ」を活用して分析の時間を最小限にし、改善の取り組みをスタートさせましょう!