「メディ・ウォッチ・ジャーナル」はこのほど、読者アンケートを実施。6回に分けて、集計したアンケート結果の分析内容についてお伝えている。4月号では、医事担当事務、医師事務作業補助者、診療情報管理士について紹介する。
◆アンケート回答病院用※閲覧にはパスワードが必要です
◆アンケート未回答病院用
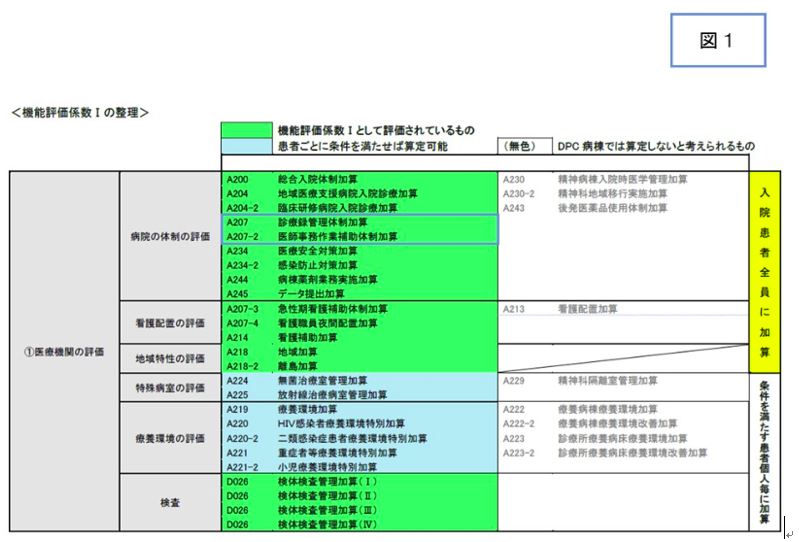
まず、医事課職員の体制を評価する2つの加算について(図1)、弊社保有データを活用して、医師事務作業補助者と診療情報管理士による病院全体の生産性向上の観点から検証していこう。
医師事務作業補助体制加算は、病院勤務医の負担の軽減及び処遇の改善に対する体制を確保することを目的として、医師、医療関係職員、事務職員等との間での業務の役割分担を推進し、医師の事務作業を補助する専従者を配置している体制を評価するものである。
平成27年12月11日の中医協に報告された「平成26年度診療報酬改定の結果検証に係る特別調査(平成26年度調査)」結果によると、医師事務作業補助者の配置は勤務医負担軽減につながっているとの意見が多く、医師事務作業補助体制加算は勤務医の負担軽減に『効果があった』、『どちらかといえば効果があった』と回答した施設は9割超であった(図2)。
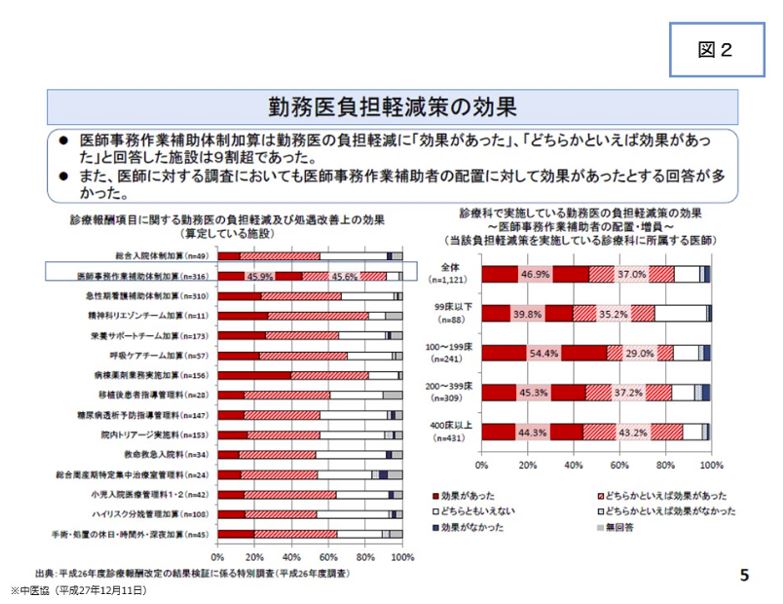
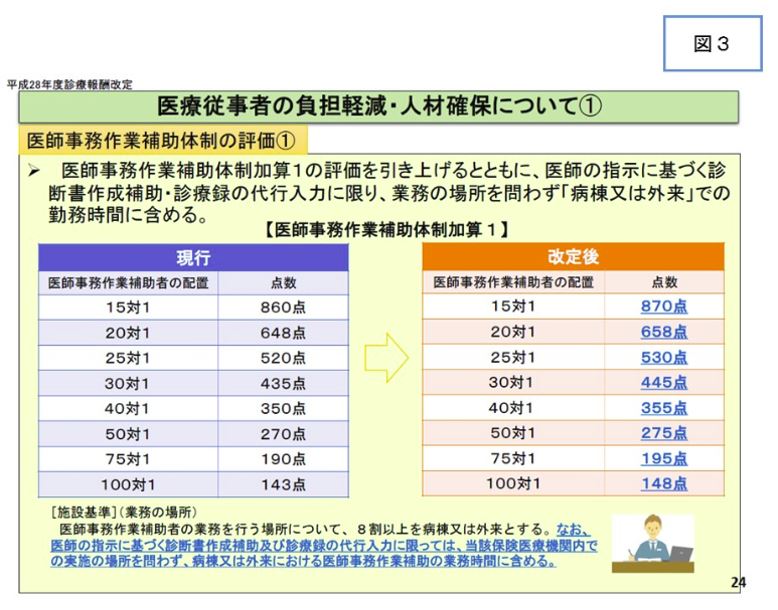
また医師に対する調査においても「効果があった」との回答が多かった。平成28年度診療報酬改定でも医師事務作業補助体制加算1の評価が引き上げられるとともに、医師の指示に基づく診断書作成補助・診療録の代行入力に限り、業務の場所を問わず「病棟又は外来」での勤務時間に含める(医師事務作業補助者の業務を行う場所について、8割以上を病棟又は外来とする。)など一部の要件が緩和された(図3、4)。

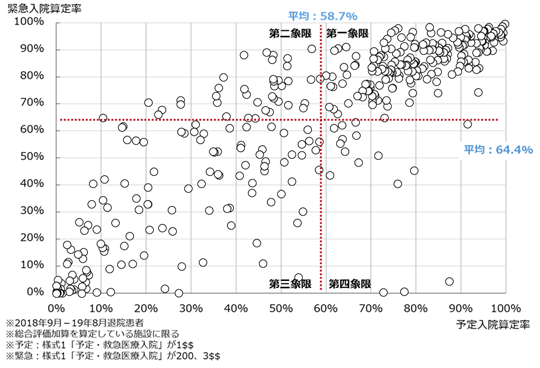
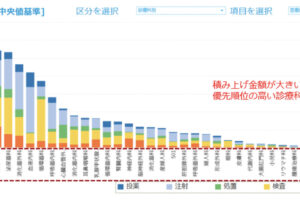
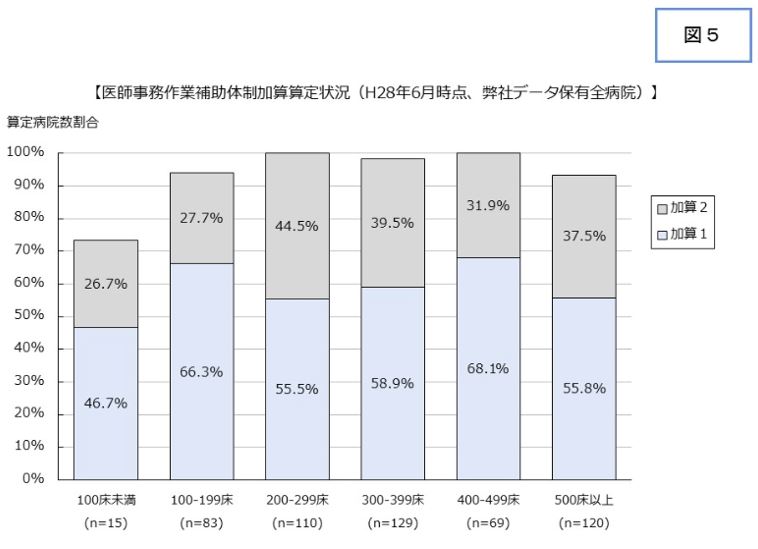
この医師事務作業補助体制加算についてまず、弊社保有のDPCデータ(526施設、2016年6月時点)から算定状況を病床規模別に確認する。100床未満の病院では、医師事務作業補助体制加算算定状況は70%超ではあるが、100床以上の病院では90%以上の算定となっている。医師の負担軽減のために積極的に採用していることがうかがえる(図5)。
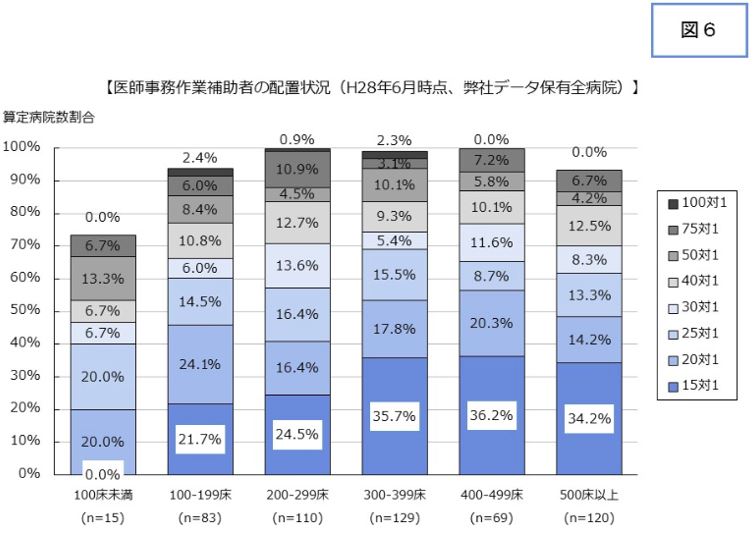
同様に病床規模別で医師事務作業補助者の配置状況について検証したが、全国的にみても15対1-25対1配置の病院が多く、全体の60-70%を占めている(図6)。多くの病院で、医師事務作業補助者の採用人数を増やし、医師の業務負担軽減のための対策を講じているのではないだろうか。
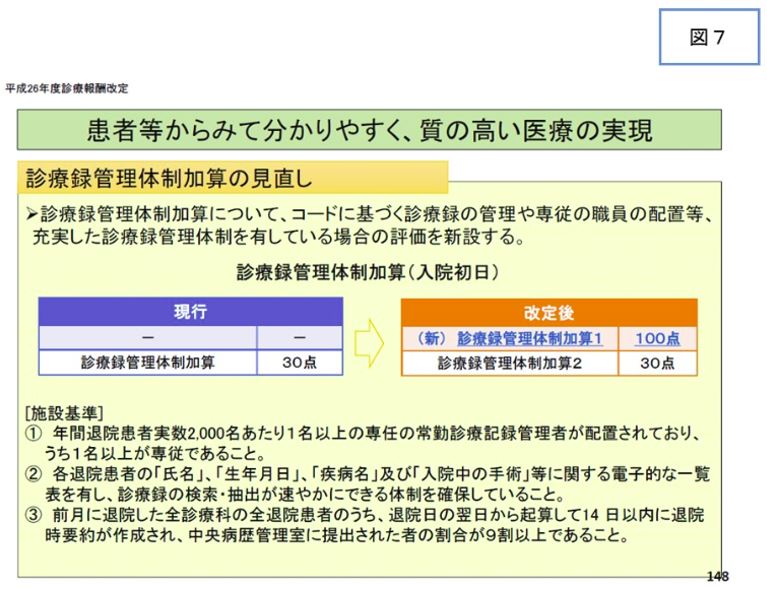
続いて診療録管理体制加算を見てみよう。本加算は、適切な診療記録の管理を行っている体制を評価するものであり、現に患者に対し診療情報を提供している保険医療機関において、入院初日に限り算定できるものである(図7)。DPC制度下では機能評価係数Ⅰとして評価されている。平成28年度診療報酬改定では、診療録管理体制加算1、2に細分化され、それぞれ0.0027、0.0008の係数が設定されている。
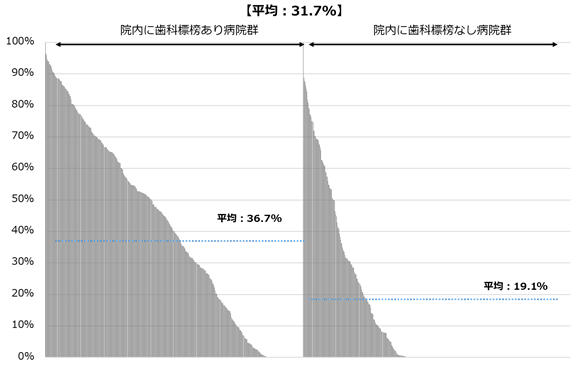
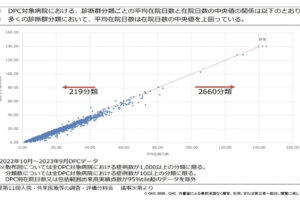
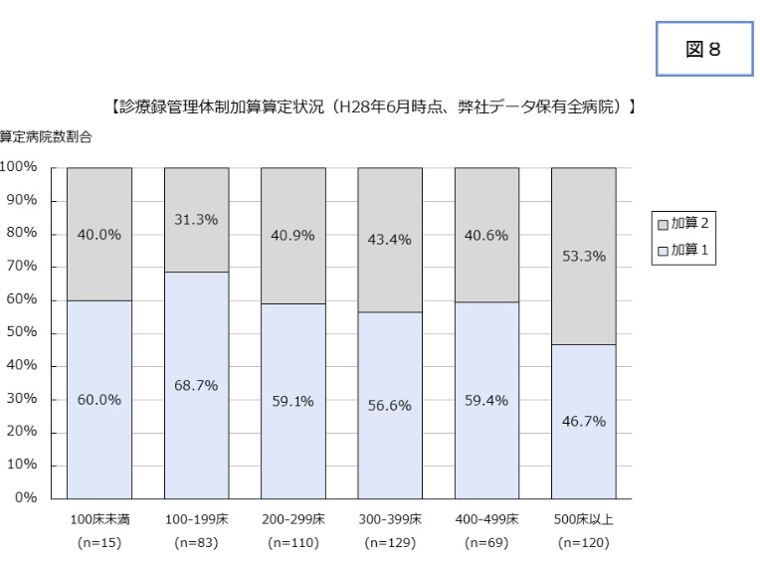
弊社保有のDPCデータ(526施設、2016年6月時点)を用いて、算定状況を病床規模別に確認した(図8)。病床規模別に多少の違いがあるが、診療録管理体制加算1算定病院は概ね50-60%であり、500床以上の大規模病院のみ診療録管理体制加算1の算定割合が50%を下回っている。診療録管理体制加算1算定のためには、①1名専従がいる②年間の退院患者数2,000名ごとに1名以上の専任がいる(診療録管理体制加算2は、1名以上の専任がいること)、また退院日の翌日から起算して14日以内に退院時要約(退院時サマリー)を作成し、その割合が9割以上満たしている—ことが必要である。大規模病院では入院患者数が多いので、人員の配置および退院時サマリの作成期限から診療録管理体制加算1算定の施設基準を満たすことが相対的に難しくなっていると考えられる。
DPC環境下では、医療の質を上げるためにはもちろん、安定的な病院経営のためにも、チーム医療の重要性がますます高くなってくる。事務部門のなかでも、医事課職員、医師事務作業補助者、診療情報管理士はそれぞれ適切な請求業務、正確なコーディング、様式1の入力、医師事務作業負担の軽減など重要な業務を担当している。以下からは、アンケート回答結果に基づく分析および弊社保有のDPCデータを使用した分析を紹介する。
◆アンケート回答病院用※閲覧にはパスワードが必要です
◆アンケート未回答病院用