平成30年度診療・介護報酬の同時改定では、医療介護連携の推進の一環として、専門職間の連携が今まで以上に評価されることになった。改定内容に照らし合わせながら、専門職間の連携が適切かどうかを確認することで、医療介護の質向上はもちろん、収益の最適化で経営改善にもつながる。
今回は医療介護連携の大きなトピックの一つであるリハビリテーションの専門職間の連携として、「リハビリテーション総合計画評価料」「リハビリテーション計画提供料」「目標設定等支援・管理料」の分析を行った。病院ごとに自病院の改善ポテンシャルを確認し、医療と経営の質向上に役立てていただきたい。
関連項目まで視野を広げよ
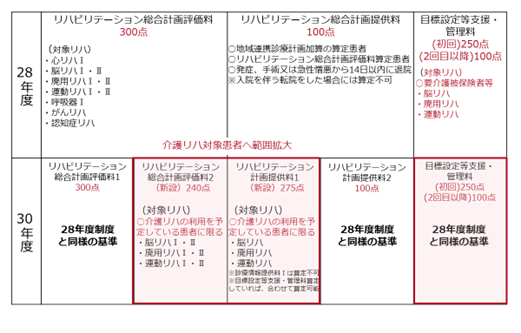
リハビリテーション総合計画評価料は「定期的な医師の診察及び運動機能検査又は作業能力検査等の結果に基づき医師、看護師、理学療法士、作業療法士、言語聴覚士、社会福祉士等の多職種が共同してリハビリテーション総合実施計画を作成し、これに基づいて行ったリハビリテーションの効果、実施方法等について共同して評価を行った場合に算定する」という算定要件になっている。平成30年度改定では介護保険リハビリへの移行が見込まれる患者について、点数が300点から240点と60点下がった。

文字通り今回の個別改定内容にのみ着目すれば、評価が下がったということになる。しかし、在宅推進に向けてリハビリテーションの重要性が認識されている中では、関連項目まで視野を広げることが重要だ。具体的に言うと、リハビリテーション計画提供料(275点)、目標設定等支援・管理料(初回250点、2回目以降100点)まで算定することができれば、結果的に今まで以上の増収効果も期待できる。
疾患別で算定率に格差
まず、疾患別でリハビリテーション総合計画評価料の算定率を見てみよう。すると、算定が義務付けられているがんリハビリでは算定率が高いものの、運動器、脳血管など他のリハビリでは50~60%の算定率にとどまることが多い。義務付けられている場合に算定率が高くなるのであれば、業務フローの中に組み込めば算定率は上がるはずだ。他の疾患別リハビリでも算定率向上対策も検討していただきたい。
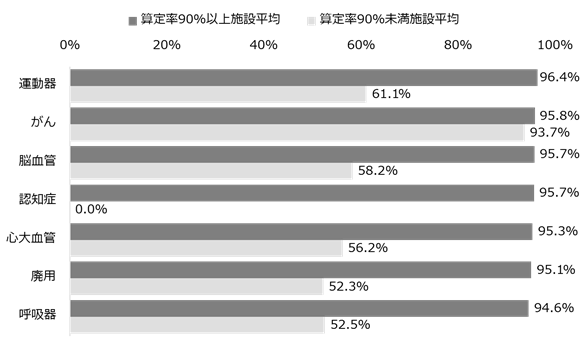
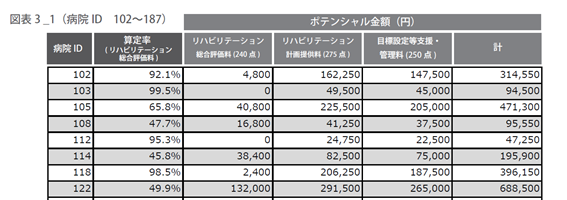
分析対象:2017年10月~12月退院症例
改定内容と関連項目の確認が必須
リハビリテーション計画提供料は、地域連携診療計画加算を算定した患者について、患者の同意を得た上で退院後のリハビリテーションを担う他の保険医療機関にリハビリテーション計画を文書により提供し、発症、手術又は急性増悪から14日以内に退院した場合に限り、退院時に1回を限度として算定できるもの。平成30年度診療報酬制度では、新たにリハビリテーション計画提供料Ⅰが新設されて、地域連携診療計画加算を算定していなくても、介護保険のリハビリテーション(通所リハビリ、訪問リハビリ)を予定している患者であれば算定可能になった。

ただし、リハビリテーション計画提供料1を算定した場合、診療情報提供料(Ⅰ)は算定できないため、診療情報提供料(Ⅰ)250点+退院時診療情報添付加算200点、合計450点を算定できる場合には、リハビリテーション計画提供料1をあえて算定しないという判断ができることも念頭に置いておくべきである。
病院退院後、在宅医療を担う診療所がない患者の場合でも、通所リハビリ、訪問リハビリを提供する事業所とリハビリ部門が連携することでリハビリテーション計画提供料Ⅰが算定できる。旧制度でのリハビリテーション計画提供料の算定条件は、地域連携診療計画加算を算定している患者に限られるため、本提供料の算定状況は非常に低い。平成30年度改定後も同じ意識でいるとリハビリテーション計画提供料1の算定機会損失が増えるため、改めてリハビリ部門と算定の可否について検討してほしい。
自病院のポテンシャルは?
確認してきたリハビリテーション総合計画評価料、リハビリテーション計画提供料1に加えて、医療保険の維持期リハビリを介護保険リハビリへ促すことを目的に平成28年度診療報酬改定で新設された「目標設定等支援・管理料」の3項目について下記にまとめ、それぞれ積極的に算定した場合のポテンシャルを試算した。
今まで地域連携部門が窓口になり、他病院の地域連携担当者、老健施設の相談員、ケアマネジャー、地域包括支援センターと連携することが一般的だったが、平成30年度改定では専門職同士(看護師、薬剤師、栄養士、リハビリ療法士)が連携することでも評価されることになった。専門職が病院の外に目を向け、地域で活躍している専門職と直接連携していくことで、院内のケア、指導内容が改善され、医療の質向上にもつながることが期待できる。今回取り上げたリハビリ関係の加算は専門職同士の連携を考えるきっかけの一つとしていただきたい。